Bệnh do vi rút Nipah (NiV) là bệnh truyền nhiễm cấp tính do vi rút Nipah gây ra. Bệnh có thể lây lan thành dịch, tỷ lệ tử vong cao. Lần đầu vi rút này được phát hiện vào năm 1999 tại Malaysia và sau đó ghi nhận ở nhiều nước như Bangladesh, Ấn Độ, Singapore.
Mục lục
1. Tình hình dịch
– Từ khi được phát hiện đến hết năm 2024, trên toàn cầu có tổng cộng có 754 trường hợp nhiễm NiV ở người với 435 ca tử vong (tỷ lệ tử vong: 58%) được báo cáo.
– Theo thông tin từ Hệ thống giám sát bệnh truyền nhiễm, từ ngày 27/12/2025 đến 27/01/2026, Ấn Độ đã ghi nhận 05 trường hợp nghi ngờ mắc bệnh do vi rút Nipah (trong đó có 02 trường hợp có xét nghiệm khẳng định) tại một bệnh viện ở Tây Bengal. WHO ghi nhận NiV xuất hiện rải rác ở một số nước nhưng chưa thành ổ dịch lớn.
– Tại Thái Lan đã ghi nhận sự xuất hiện của NiV trên dơi ăn quả, nhưng ở mật độ thấp. Chưa ghi nhận trường hợp mắc trên người.
– Tại Việt Nam, đến thời điểm hiện nay chưa từng ghi nhận ca bệnh do NiV.
2. Đặc điểm của bệnh
2.1. Tác nhân
NiV là một vi rút RNA thuộc họ Paramyxoviridae, chi Henipavi rút. Đây là một vi rút gây bệnh truyền nhiễm từ động vật sang người (zoonosis).
2.2. Thời gian ủ bệnh
Thời gian ủ bệnh khoảng 4–14 ngày sau khi tiếp xúc với vi rút.
2.3. Đường lây truyền
Lây truyền từ động vật sang người:
+ NiV tồn tại chủ yếu ở dơi ăn quả (vật chủ tự nhiên). Vi rút có thể lây sang lợn và một số động vật khác, sau đó lây sang người.
+ Người có thể nhiễm khi tiếp xúc trực tiếp với động vật bị nhiễm NiV (dơi, lợn, vật trung gian) hoặc tiếp xúc với thực phẩm/vật phẩm bị nhiễm vi rút (ví dụ trái cây chưa rửa sạch bị dơi gặm, nước nhựa cây nhiễm).
– Từ người sang người: Có thể xảy ra khi tiếp xúc trực tiếp với dịch tiết, dịch bài tiết của người bệnh (như nước bọt, nước mũi, dịch cơ thể).
2.4. Những đối tượng nào có nguy cơ cao mắc bệnh nhiễm vi rút Nipah?
– Những người tiếp xúc với khu vực có dơi ăn quả sinh sống/ các vật dụng bị ô nhiễm. Nguồn phát thải từ các giếng bỏ hoang, hang động, vườn cây ăn quả… có nguy cơ nhiễm cao hơn.
– Những người tiếp xúc trực tiếp với lợn bệnh hoặc mô bị nhiễm bệnh của chúng.
– Những người tiếp xúc gần với người đã tử vong do nhiễm NiV trong quá trình chôn cất hoặc nghi lễ mai táng.
– Nhân viên y tế có tiếp xúc trực tiếp với các trường hợp nghi nhiễm hoặc đã được xác nhận mắc bệnh. Không sử dụng các biện pháp phòng ngừa tiêu chuẩn.
2.5. Triệu chứng chính
– Ban đầu người bệnh có thể có các biểu hiện như đau đầu, đau cơ, nôn mửa, đau họng.
– Sau đó có thể xuất hiện chóng mặt, buồn ngủ, rối loạn ý thức và các dấu hiệu thần kinh gợi ý viêm não (encephalitis).
2.6. Biến chứng và tử vong
– Hệ thần kinh trung ương: Viêm não cấp tính là tổn thương nổi bật nhất: vi rút xâm nhập và gây tổn thương tế bào thần kinh, dẫn tới rối loạn ý thức, co giật, hôn mê.
– Hệ hô hấp: NiV có thể gây nhiễm trùng hô hấp nặng, viêm phổi và khó thở. Trong một số trường hợp, bệnh tiến triển thành hội chứng suy hô hấp cấp.
– Tổn thương đa cơ quan: NiV có thể lan sang mạch máu và nhiều cơ quan khác nhau, gây viêm mạch (vasculitis), tổn thương phổi, thận, tim và hệ thần kinh rộng lớn, góp phần vào diễn tiến nặng của bệnh.
– Tỷ lệ tử vong cao: Tỷ lệ tử vong ở những bệnh nhân nhập viện do NiV được ghi nhận khoảng từ 40–75%.
3. Biện pháp điều trị và dự phòng
3.1. Điều trị
– Chưa có thuốc điều trị đặc hiệu cho NiV.
– Điều trị chủ yếu là chăm sóc hỗ trợ toàn diện, bao gồm hồi sức tích cực theo triệu chứng, kiểm soát các biến chứng, hỗ trợ hô hấp khi cần thiết.
3.2. Các biện pháp dự phòng
Hiện nay chưa có vắc xin phòng bệnh đặc hiệu cho NiV, do vậy cần nghiêm túc tuân thủ các biện pháp dự phòng không đặc hiệu, cụ thể:
Đối với cộng đồng
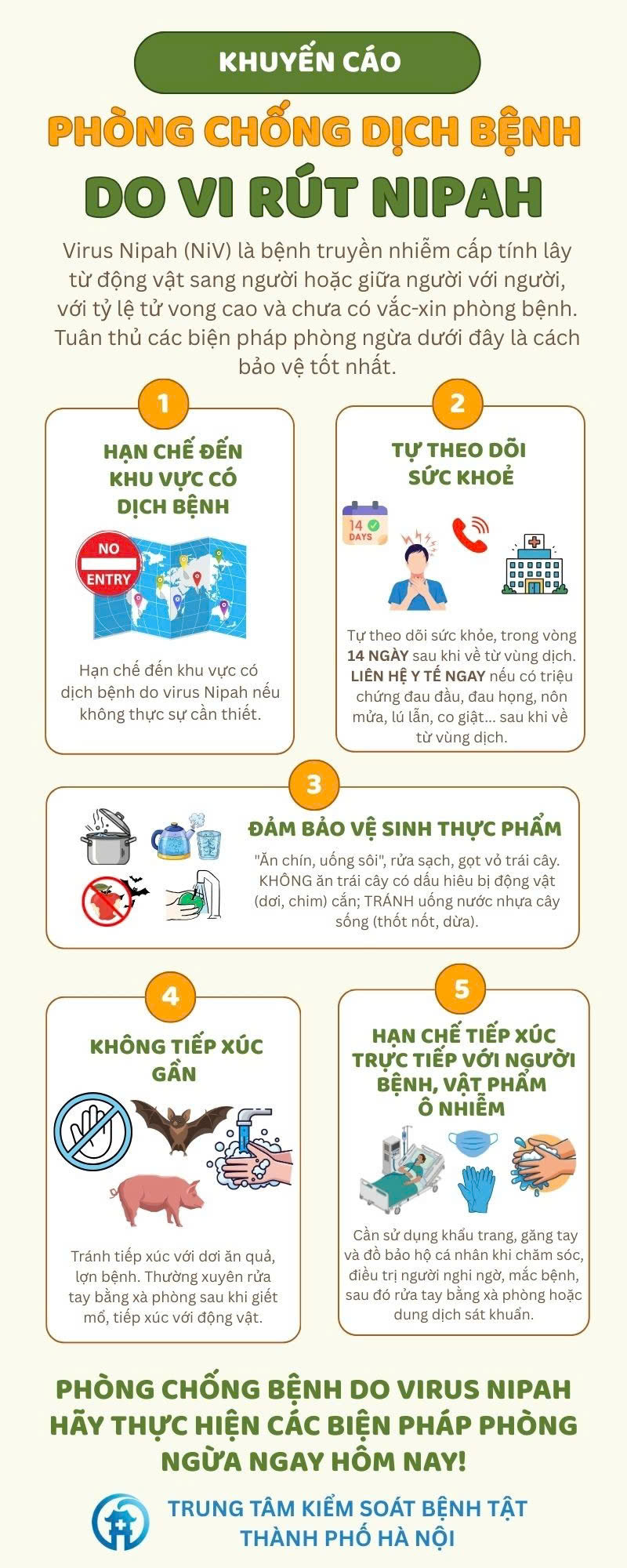
(1) Hạn chế đến khu vực có dịch bệnh do vi rút Nipah nếu không thực sự cần thiết.
(2) Tự theo dõi sức khỏe, trong vòng 14 ngày kể từ khi về từ vùng dịch, nếu có các triệu chứng như: đau đầu, đau cơ, nôn mửa và đau họng, chóng mặt, buồn ngủ, lú lẫn, co giật cần liên hệ ngay với cơ sở y tế gần nhất, hạn chế tiếp xúc với người khác, thông báo rõ tiền sử dịch tễ cho nhân viên y tế.
(3) Đảm bảo vệ sinh thực phẩm: thực hiện “Ăn chín, uống sôi”, rửa sạch và gọt vỏ trái cây trước khi ăn, không ăn, uống các loại trái cây có dấu hiệu bị động vật (dơi, chim) cắn hoặc gặm nhấm; tránh uống nước nhựa cây (như nhựa cây thốt nốt, nhựa dừa sống hoặc chưa qua chế biến).
(4) Không tiếp xúc gần với động vật có khả năng lây truyền cao như là dơi ăn quả; thường xuyên rửa tay bằng xà phòng hoặc dung dịch sát khuẩn sau khi giết mổ, tiếp xúc với động vật.
(5) Hạn chế tiếp xúc trực tiếp với người bệnh, vật phẩm ô nhiễm từ người bệnh; cần sử dụng khẩu trang, găng tay và đồ bảo hộ cá nhân khi chăm sóc, điều trị người nghi ngờ, mắc bệnh, sau đó rửa tay bằng xà phòng hoặc dung dịch sát khuẩn.
Đối với nhân viên Y tế
– Rửa tay kỹ bằng xà phòng sau khi tiếp xúc với bệnh nhân nghi ngờ.
– Khi xử lý các trường hợp nhiễm Nipah (nghi ngờ/đã xác nhận), cần thực hiện các biện pháp phòng ngừa lây nhiễm.
– Đối với các thủ thuật đường hô hấp, cần trang bị đồ bảo hộ cá nhân như áo choàng riêng lẻ (không thấm nước), găng tay, khẩu trang và kính bảo hộ hoặc tấm chắn mặt và giày.
– Đưa tất cả các trường hợp nghi nhiễm NiV vào khu/cơ sở cách ly tại bệnh viện. bệnh viện.
– Tách riêng tất cả các trường hợp nghi nhiễm NiV khỏi tất cả các bệnh nhân khác trong khu điều trị, khu/cơ sở cách ly.
– Tránh tiếp xúc không cần thiết với những người nghi nhiễm NiV hoặc sử dụng biện pháp phòng hộ cá nhân.













